29.有關 acute coronary syndrome(ACS)治療之敘述,下列何者正確?
(A)無論是否執行 PCI,為避免血管再次阻塞,所有病人皆應接受 glycoprotein IIb/IIIa inhibitors 的治療
(B)enoxaparin 有較佳的安全性及藥動學特性,可取代 heparin 用於 ACS 治療
(C)β-blocker 可能造成心臟收縮力不足,影響心肌的供氧,最好等病人生命徵象穩定後再開始使用
(D)nitroglycerin IV infusion 可有效改善心臟血流供應,應持續輸注到病人出院為止
統計: A(9), B(40), C(39), D(2), E(0) #3817544
詳解 (共 3 筆)
Glycoprotein IIb/IIIa 抑制劑缺乏益處且會增加出血風險,
不應常規使用(Class 3: Harm)
這題是正確的✅
Enoxaparin或 Fondaparinux ,是 UFH 的推薦替代品,可減少缺血事件(Class 1)
應在 24 小時內開始口服 Beta-blocker。(Class 1)
祝大家國考順利~
- LD:150-300 mg (162–325 mg) 台灣300mg (PO)
- MD:75–100 mg (台灣100mg) QD 用於長期治療
【ESC 偏好順序: Prasugrel > Ticagrelor > Clopidogrel (ISAR-REACT 5 研究)。】
(Ticagrelor 或 Prasugrel 優先於 Clopidogrel)
- Prasugrel LD 60 mg,MD 10 mg
- 若體重 <60 kg 或年齡 ≥75 歲患者:MD 5 mg
- Ticagrelor 建議使用,不論是侵入性或保守治療策略
- LD 180 mg;MD 90 mg BID
建議在 Prasugrel 或 Ticagrelor 不可用、不能耐受或有禁忌時使用
- LD 300-600 mg / MD 75 mg QD
- Clopidogrel 僅用於高出血風險或無法使用強效藥物者
不應使用 Prasugrel,因其會導致預後惡化(Class III, Harm)
建議等導管做完,確定要放支架 (PCI) 再給 Loading dose。)
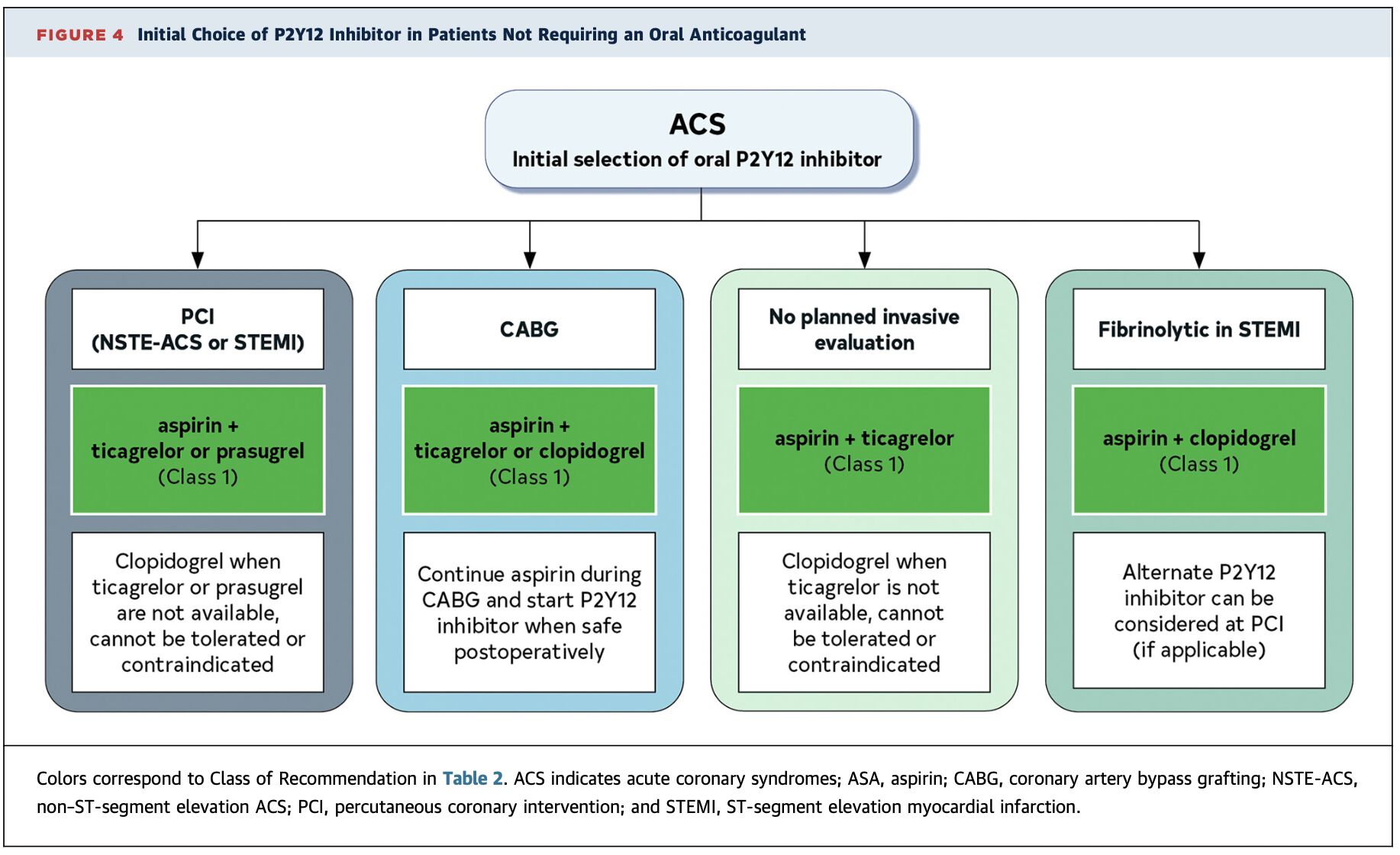
- 接受PCI的患者,建議使用 Prasugrel 或 Ticagrelor 而非 Clopidogrel,
以降低 MACE 和支架血栓(Class 1) - 不進行侵入性評估的 NSTE-ACS 患者,建議用 Ticagrelor(Class 1)
- 接受溶栓治療的 STEMI 患者,應用 Clopidogrel(Class 1)
- 當 Ticagrelor/Prasugrel 不可用或有禁忌時也是用 Clopidogrel(Class 1)
- 若做心導管時間延遲 >24 小時,可考慮預先給藥 Clopidogrel 或 Ticagrelor(Class 2b)
- 大量血栓負擔、無血流復流時,使用 GPI 是合理的(Class 2a)
- Glycoprotein IIb/IIIa 抑制劑缺乏缺血益處且會增加出血風險,不應常規使用(Class III, Harm)
- Clopidogrel
- 建議術前停藥 5 天
- 緊急手術理想情況下至少停藥 24 小時
- Prasugrel
- 建議術前停藥 7 天
- 緊急手術理想情況下至少停藥 24 小時
- Ticagrelor
- 建議術前停藥 3-5 天
- 緊急手術理想情況下至少停藥 24 小時
- 只要術後出血風險已受控應儘快恢復使用 P2Y12 抑制劑。
- 通常在術後 24 到 72 小時 內重啟 。

- 對於NSTE-ACS 的患者,靜脈注射UFH有助於減少缺血事件(Class 1)
- 對於不預期早期侵入性治療的 NSTE-ACS 患者,
建議選擇Enoxaparin或 Fondaparinux ,是 UFH 的推薦替代品,以減少缺血事件(Class 1)- 若 NSTE-ACS 病人預計採保守治療 (不做 PCI) 或需等待一段時間才做 PCI 這是最安全的選擇 (Class 1)
可降低出血風險。在此情況下做 PCI 時需補打一劑 UFH。
- 若 NSTE-ACS 病人預計採保守治療 (不做 PCI) 或需等待一段時間才做 PCI 這是最安全的選擇 (Class 1)
- 於接受PCI的患者,IV UFH 有助於減少缺血性事件(Class 1)
- IV push (70–100 IU/kg)
- 對於接受PCI的STEMI患者,Bivalirudind可以做為UFH的替代方案,
有助於減少缺血性事件和死亡率(Class 1) - 對於接受PCI的NSTEMI患者,Bivalirudind可以做為UFH的替代方案,
有助於減少缺血性事件和死亡率(Class 2b) - 對於ACS患者,在PCI時可以考慮使用IV Enoxaparin作為UFH的替代治療方案,以減少缺血性事件(Class 2b)
- 對於ACS患者,不應把Fondaparinux 作為PCI的輔助,因會有導管栓塞風險(Class III, Harm)
- 建議使用 Enoxaparin(IV or SC) 作為溶栓治療的首選抗凝血劑
- 應該持續抗凝直到住院期間結束(最長8天)或是完成血運重建,以減少缺血事件(Class 1)
- 對於接受溶栓且不打算接受侵入性治療的STEMI患者,
Fondaparinux可以作為減少缺血性事件的推薦替代方案(Class 1)
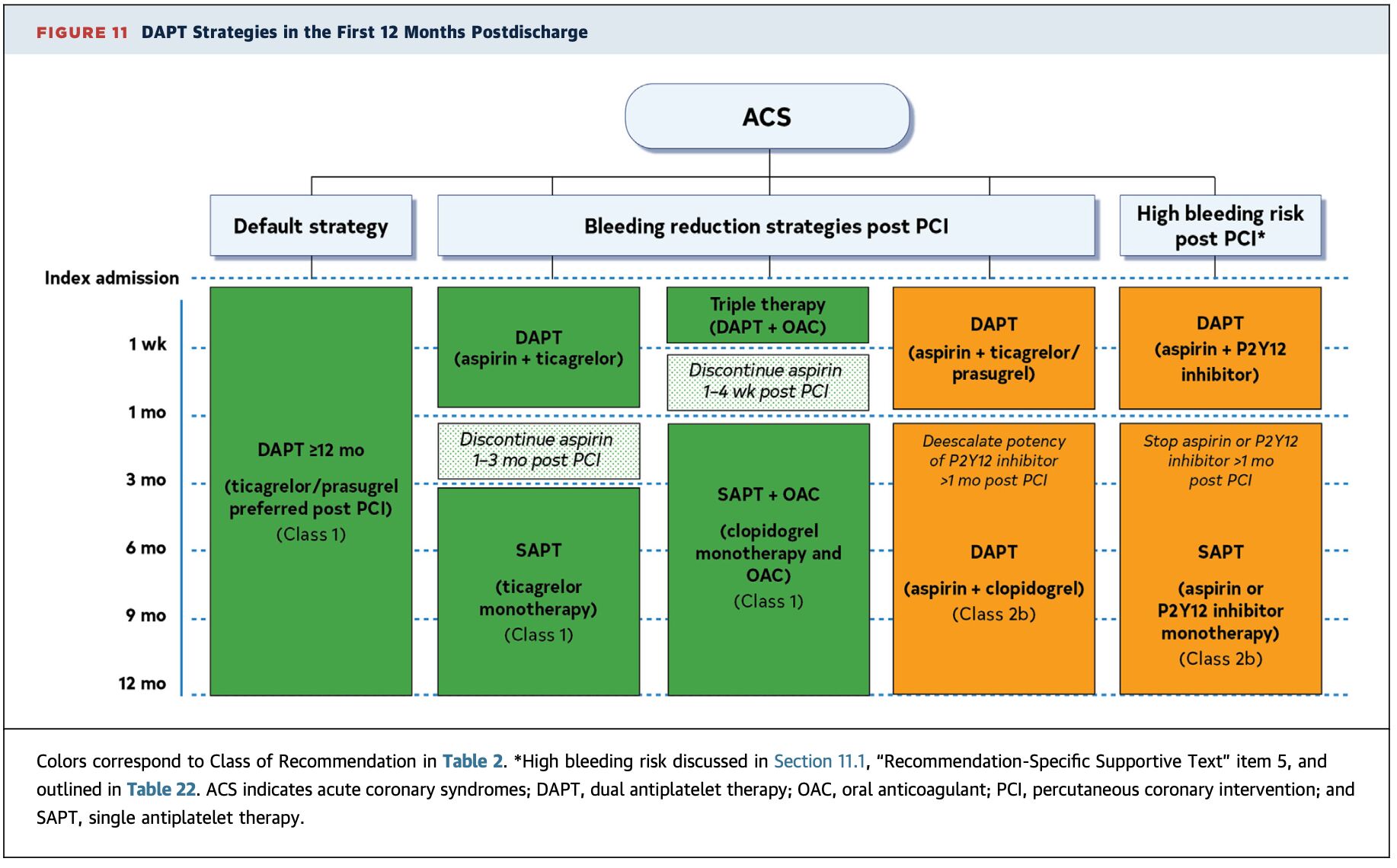
2025 ACC ACS Guideline是寫TAT可以1-4週(但通常病人用三天就拿掉)
- OAC 選擇: 首選:NOAC ,NOAC優於VKA (Class 1)
- 若病人長期服用 NOAC,導管當天早上通常建議 停服一次
- 術中仍需給予低劑量的 parenteral anticoagulation (如 UFH),不管平常有沒有吃 OAC。
2025 ACC/AHA Guideline for the Management of Patients With Acute Coronary Syndromes
2023 ESC Guidelines for the management of acute coronary syndromes
-
❌ (A) 無論是否執行 PCI,為避免血管再次阻塞,所有病人皆應接受 glycoprotein IIb/IIIa inhibitors 的治療
-
錯在哪? 絕對不是「所有病人」。
-
臨床定位: GP IIb/IIIa 抑制劑(如 Abciximab, Eptifibatide, Tirofiban)是抗血小板藥物中的「核武」,效果強但出血風險高。
-
適應症: 通常只保留給 「高風險」 且 「正在進行 PCI」 的病人(例如血管內有明顯血栓 huge thrombus),或者沒辦法及時吃到 DAPT 的緊急狀況。
-
現況: 一般 ACS 病人標準治療是 雙重抗血小板藥物 (DAPT: Aspirin + P2Y12 inhibitor),不會常規加上 GP IIb/IIIa inhibitors。
-
-
✅ (B) enoxaparin 有較佳的安全性及藥物學特性,可取代 heparin 用於 ACS 治療
-
正確!
-
比較對象: Enoxaparin (LMWH, 低分子量肝素) vs. Unfractionated Heparin (UFH, 傳統肝素)。
-
Enoxaparin 的優勢:
-
PK 穩定: 皮下注射吸收好,生物可用率高 (~90%),半衰期長,劑量反應好預測。
-
免監測: 不像 Heparin 需要一直抽血測 aPTT,Enoxaparin 通常只要照體重打針就好。
-
安全性: 發生 肝素引起之血小板低下症 (HIT) 的機率比傳統肝素低。
-
-
指引地位: 在 NSTEMI/UA 的治療指引中,Enoxaparin 是 Class I 的建議用藥,完全可以取代 Heparin。
-
-
❌ (C) $\beta$-blocker 可能造成心臟收縮力不足,影響心肌的供氧,最好等病人生命徵象穩定後再開始使用
-
錯在哪? 雖然這句話聽起來很保守安全,但它違背了 「早期給予 (Early Administration)」 的黃金準則。
-
指引建議: 只要病人 沒有禁忌症(如心因性休克、嚴重心衰竭、心跳過慢、嚴重氣喘),所有 ACS 病人應在 24 小時內 開始口服 $\beta$-blocker。
-
理由: 越早給,越能減少心肌耗氧量、減少心律不整、降低死亡率。如果刻意等到「很穩定」(例如幾天後)才給,病人就失去早期的保護效果了。
-
(註:當然如果病人來的時候已經休克低血壓,那確實要等,但選項敘述暗示常規都要晚點給,這是錯的)
-
-
❌ (D) nitroglycerin IV infusion 可有效改善心臟血流供應,應持續輸注到病人出院為止
-
錯在哪? 不能打到出院,會有 「耐受性 (Tolerance)」 問題。
-
臨床用法: NTG 是用來 「緩解症狀」(胸痛、高血壓、肺水腫)。
-
限制: 連續輸注超過 24~48 小時,身體就會產生耐受性,藥效會變差。
-
正確做法: 一旦病人胸痛緩解,就應該嘗試停藥或改為口服/貼片,並安排間歇期 (Nitrate-free interval),絕不會一路打點滴打到出院。且研究顯示 NTG 並不能降低 ACS 的死亡率。
-
-
STEMI: 一定要做,而且要現在立刻馬上做(救命)。
-
NSTEMI / UA: 通常會做,但是可以稍微等一下(先打藥穩住,幾小時或幾天內做)。
-
低風險的 UA: 不一定要做,可以先吃藥觀察。
我幫你把這三種情況的 PCI 策略比喻成 「修馬路」:
1. STEMI (ST段上升型心肌梗塞)
-
馬路狀況: 大山崩,路完全斷了 (100% 阻塞)。
-
PCI 策略: Primary PCI (緊急心導管)。
-
急迫性: 分秒必爭 (Immediate)。
-
目標: 目標是 D2B < 90 分鐘 (病人進醫院大門 Door 到 氣球撐開 Balloon 的時間)。
-
為什麼? 因為心臟肌肉正在大面積死亡,「時間就是肌肉 (Time is muscle)」。晚一分鐘通,心臟就多死一塊。
2. NSTEMI (非ST段上升型心肌梗塞) & 高風險 UA
-
馬路狀況: 落石掉滿地,剩下一條小縫 (嚴重狹窄 90-99% 或血栓不穩)。
-
PCI 策略: Early Invasive Strategy (早期介入治療)。
-
急迫性: 盡快 (Urgent / Early)。
-
目標: 通常在 24 ~ 72 小時內 進行。
-
為什麼? 雖然還有血流通過,心臟還沒死透,但這條路隨時會變成全崩 (變成 STEMI)。所以醫生會先打抗凝血劑 (如 Enoxaparin) 和抗血小板藥穩住路況,然後安排時間進去通。
-
註:如果是那種痛到打嗎啡都沒效、血壓掉下來的高危險群,也要當成 STEMI 立刻做。
-
3. 低風險 UA (不穩定型心絞痛)
-
馬路狀況: 路面坑坑洞洞,車流變慢 (狹窄但穩定)。
-
PCI 策略: Ischemia-driven / Conservative (缺血導向 / 保守治療)。
-
急迫性: 擇期 (Elective) 或 不做。
-
目標: 先吃藥 (Aspirin, $\beta$-blocker, NTG)。
-
什麼時候才做 PCI?
-
藥吃滿了還是會胸痛。
-
去做運動心電圖或核醫掃描,發現心臟真的缺氧很嚴重。
-
這時候才會安排住院做 PCI。
-
| 心絞痛種類 | 英文名 | 歸類 | 血管狀況 | 嚴重度 |
| 1. 穩定型 | Stable Angina | CAD (慢性) | 血管硬化狹窄 (斑塊穩定) | ⭐️ (最低) |
| 2. 變異型 | Variant / Prinzmetal's | CAD (特殊) | 血管 痙攣 (Spasm) | ⭐️⭐️ (特殊) |
| 3. 不穩定型 | Unstable Angina (UA) | ACS (急性) | 斑塊破裂 + 血栓 | ⭐️⭐️⭐️⭐️ (最高) |